1) Généralités 2
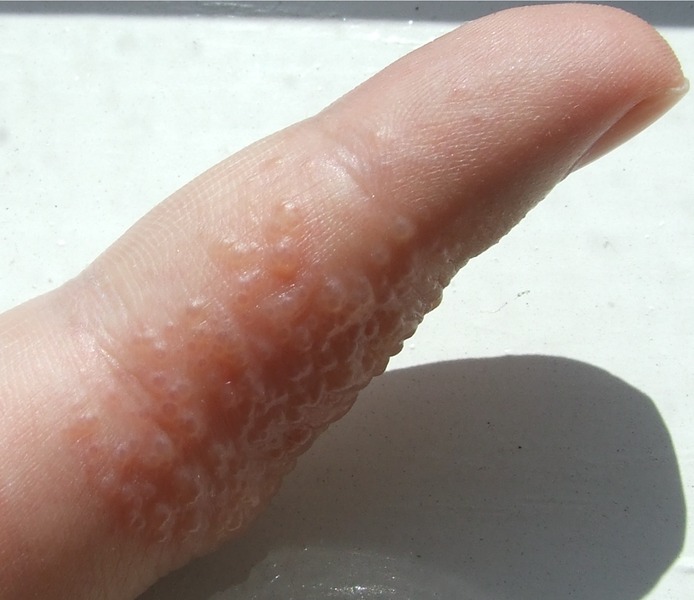
Déf : variété particulière d’eczéma de topographie palmo-plantaire avec présence de vésicules sur les faces lat. des doigts et des orteils ainsi qu’aux paume et plantes. On parle de dysidrose dans les formes simples et d’eczéma dysidrosique en cas de fond érythémateux.
Physiopathologie encore mal comprise, indépendantes des canaux sudoraux
Épidémiologie
– Cas sporadiques +++
– Présence dans le monde entier, mais rareté en Asie
– Pas de prédominance au niveau du sexe
– Surtout l’adulte, parfois l’enfant
– Dysidrose et eczéma dysidrosique = 5-27% des eczémas des mains
– Cas de dysidrose familiale rapportés (transmission autosomique dominant)
2) Diagnostic 2
| Clinique | Paraclinique |
|---|---|
| Eruption vésiculeuse prurigineuse | – |
A ) Clinique
-
Anamnèse
Facteur de risque 1scientifiquement tous discutables, voir source :
– Atopie
– Hyperhidrose
– Contact avec certains allergènes (parfois ingestion alimentaire) : métaux (nickel, chrome, cobalt), parfums, baume du Pérou, para-phénylènediamine (contenue dans les colorations capillaires)
– Intertrigos inter-orteils fongiques
– Tabac
– Autres : perfusions d’immunoglobulines polyvalentes, facteurs exogènes irritants (cosmétiques irritants, port prolongé de gants, etc.), photosensibilité, stress, prise d’acide acétylsalicylique , contraception orale
Les professions à risque sont donc :
– Boulangerie
– Boucherie
– Métallurgie
– Travail en cuisine
– Métiers de la restauration
– Monde hospitalier ou des soins à domicile
Signes fonctionnels : prurit féroce (peut précéder ou accompagner l’éruption)
-
Examen physique
Tableau classique
– Eruption de vésicules claires distribuées de façon symétrique sur les faces lat. des doigts et des orteils ainsi qu’aux paume et plantes
– Vésicules qui confluent avant de sécher sans se rompre
Autres formes
– confluence des vésicules de départ ⇒ aspect de bulles multiloculées qui éclatent et s’érodent donnant lieu à un suintement (dysidrose bulleuse)
– vésicules hémorragiques surtout dans les variétés bulleuses (dysidrose hémorragique)
– Fond érythémateux ou érythémato-squameux (eczéma dysidrosique)
– Lésions purement érythémato-squameuses à la phase régressive
B ) Paraclinique
Diagnostic en général clinique.
Histologie : image d’une dermatite spongiotique et vésiculeuse.
C ) Diagnostic différentiel
Pseudo-dysidrose
– Eczéma de contact allergique : souvent asymétrique
– Dermatoses bulleuses (pemphigoïdes ++) : lésions à d’autres endroits
– Pustuloses (psoriasis pustuleux, pustuloses palmo-plantaires) : pustuleux d’emblée
– Gale
– Acropustulose infantile.
3) Evolution 2
A) Histoire naturelle
Récidives fréquentes (parfois subintrantes)
B) Complications
Surinfection (rare)
– Transformation des vésicules et bulles en pustules
– Traînées lymphangitiques apparaissant sur les avant-bras et les bras
– Adénopathies douloureuses dans les régions épitrochléennes et axillaires
Retentissement fonctionnel et psychologique
– Véritable handicap des mains (surtout en cas de poussées répétées)
– Altération de la vie socio-professionnelle
4) PEC 2
A ) Bilan initial
| bilan |
| Détection des facteurs favorisants/aggravants – Détection d’une hyperhidrose palmaire ou plantaire associée : interrogatoire, test à l’amidon iodé – Détection d’un eczéma de contact allergique : test épicutanés – Investigation anamnestique des autres facteurs environnementaux favorisant |
| Evaluation du retentissement de la maladie : score DASI (Dysidrotic Eczema Area and Severity Index) |
B ) Traitement
-
Objectif thérapeutique
3 objectifs :
– Supprimer l’inflammation et la formation de vésicules
– Diminuer le prurit
– Prévenir et/ou traiter la surinfection
-
Moyens thérapeutiques
Corticothérapie locale +++
– Corticothérapie locale instaurée le soir, sous occlusion ou non
– Préférer les crèmes aux pommades
– Phase aiguë : corticoïdes à activité très forte
– Phase régressive : corticoïdes à activité modérée
Autres traitements locaux :
– Inhibiteurs des calcineurines
– Rétinoïdes locaux : bexarotène 1% gel (Targretin Gel®)
Traitements systémiques
– Corticothérapie générale : exceptionnellement indiquée
– Traitements immunomodulateurs
Autres traitements
– Toxine botulique
– Photothérapie
– Ionophorèse : permet le contrôle de la transpiration excessive, en traitement adjuvant en association aux dermocorticoïdes (améliore le prurit et la durée de rémission)
-
Stratégie thérapeutique
« Globalement, la thérapeutique est dès lors dictée par l’expérience et le bon sens » 2
Eviter les facteurs favorisant +++
– éviter le contact prolongé avec l’eau, lavage des mains intempestifs
– bien sécher les mains et les pieds
– éviter le contact avec produits irritants, parfois certains fruits ou légumes (port de gant)
– port de chaussette en coton
Traitement mécanique systématique : percer chacune des lésions pour les vider de leur contenu ++ (entraîne une diminution considérable de la sensation de tension douloureuse)
Traitement médicamenteux :
– adapté à la maldie : son extension, son intensité et son retentissement
– en cas de dysidrose récidivante, association des traitements locaux (dermocorticoïdes, inhibiteurs des calcineurines, béxarotène topique) avec un traitement adjuvant (balnéothérapie-PUVAthérapie, PUVAthérapie locale).
Remarque : pas de régime alimentaire particulier





Une réponse à “Dyshidrose palmo-plantaire”
Une recherche rapide du DASI sur internet ne montre pas énormément de résultat… est-ce vraiment utilisé en pratique ?? voir notamment cette publication pour les motivés : https://mediatum.ub.tum.de/doc/1218580/1218580.pdf