1) Généralités 1A
Déf : l’hyperhydratation extra-cellulaire (HEC) est une augmentation de volume dans le territoire extra-cellulaire, en particulier le secteur interstitiel se traduisant alors par des œdèmes généralisés.
Physiopathologie (voir la physiologie normale)
Il existe 2 paramètres souvent combinés
– Augmentation de la pression hydrostatique : rétention de sel et d’eau de manière équivalente aboutissant à une hyperhydratation extra-cellulaire isolée (osmolalité normale).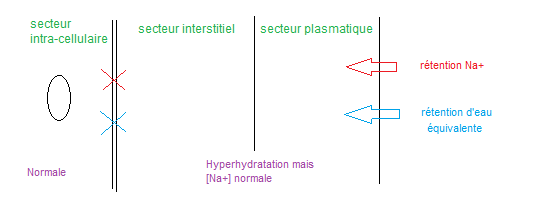
– Diminution de la pression oncotique intracapillaire par hypoprotidémies sévères, entrainant un passage d’eau et de sel dans le secteur interstitiel. L’hypovolémie efficace induite engendre un hyperaldostéronisme secondaire d’où la rétention d’eau et de sel.
Etiologies
3 Causes principales
– Insuffisance cardiaque droite / globale
– Cirrhose sévère
– Syndrome néphrotique
Causes secondaires
– Autres maladies rénales primitives (glomérolunéphrite aiguë, insuffisance rénale chronique avec apport en sel excessif)
– Autres causes d’hypoprotidémie (dénutrition, entéropathie exsudative)
– Vasodilatation périphérique excessive : fistule artério-veineuse, maladie de Paget, grossesse, traitement vasodilatateur
– Apport massif de NaCl
2) Diagnostic 1A
| Clinique | Paraclinique |
|---|---|
| Prise de poids OMI et anasarque ± OAP et HTA |
± Hémodilution |
A ) Clinique
– prise de poids
– secteur interstitiel : oedème des membres inférieurs (blanc, mou, indolore, prenant le godet, bilatéral et déclive) et anasarque (ascite, pleurésie, épanchement péricardique)
– secteur vasculaire : variable*
| contexte d’hypervolémie | contexte d’hypovolémie efficace |
|---|---|
| – Insuffisance cardiaque (initiale) – Rétention rénale de NaCl – Apport massif de NaCl |
– Insuffisance cardiaque congestive – Hypoprotidémie (sd néphrotique, IHC, autres) – Vasodilatation périphérique 0 |
B) Paraclinique
Signes biologiques d’hyperhydratation extracellulaire (indirect et très inconstant)
– syndrome d’hémodilution = anémie, hypoprotidémie
C) Diagnostic différentiel
Attention à éliminer un œdème localisé dont les causes et l’évolution sont très différentes.
– Cliniquement : caractère unilatéral ou asymétrique, parfois inflammatoire/dur/douloureux, peu déclive et prenant peu le godet
– Causes : Signes d’obstacle veineux ou lymphatique, pathologie inflammatoire locale (érysipèle, algodystrophie, allergie…)
3) Evolution 0
A) Histoire naturelle
Les complications sont souvent liées à l’étiologie sous-jacente. Les complications de la rétention hydro-sodée sont souvent mécaniques (épanchement important)
B) Complications
-
Evolution vers une hyperhydratation globale
– rétention d’eau supérieure à la rétention de sel, et donc diminution de la natrémie et hypoosmolalité, aboutissant à une hyperhydratation globale. Cela est du à l’activation de l’ADH par l’hypovolémie, ne retenant que l’eau.
– ajout des signes de d’hyperhydratation intra-cellulaire
– ajout d’une hyponatrémie modérée (osmolalité basse)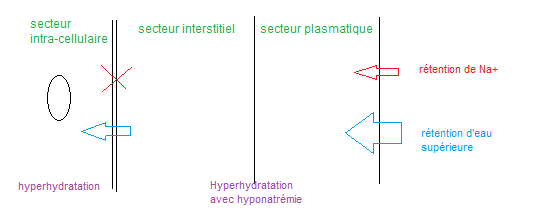
-
Evolution vers une HEC avec déshydratation intracellulaire
– uniquement en cas d’apport massif de NaCl, entrainant un excès de sodium par rapport à l’eau et donc une hyperosmolalité
– ajout des signes de déshydratation intracellulaire
– ajout d’une hypernatrémie modérée (osmolalité élevée)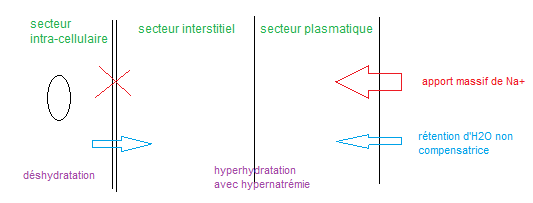
4) PEC 1A
Le traitement est étiologique et symptomatique 1En cas d’anomalie de l’hydratation intra-cellulaire, cf. fiches spécifiques
Dans le cadre d’hyperhydratation extra-cellulaire isolée : déplétion hydrosodée
– Régime alimentaire désodé (< 2 g/j)
– Limiter l’apport hydrique (1-1,2 L/j) 0
– Traitement diurétique (diurétique thiazidique ou de l’anse, ± « épargneurs de potassium » en cas d’œdèmes résistant aux diurétiques de l’anse)
– ± Evacuation d’un épanchement 0
Attention, PEC spécifique en cas d’hypovolémie efficace responsable d’une IRA (voir fiche IRA fonctionnelle)
Pour le diagnostic étiologique, voir la fiche OD.
√ Fiche relue par un tiers. Dernière mise à jour le 14 décembre 2020.





4 réponses à “Hyperhydratation extra-cellulaire”
Le référentiel des enseignants parle bien d’un régime désodé (<2g/j). Je pensais que ce n’était plus recommandé (seulement régime pauvre en sel 4-6g)…
Dans le CUEN 7e édition, le chapitre sur les syndromes oedémateux (item 254) recoupe les données de cette fiche, mais le régime préconisé y est seulement hyposodé 2-4 g/j.
Incohérence ?
Dans lE cuen 8eme édition on ne parle plus de cette hypovolemie relative.pourquoi?
L’erreur dans la fiche a été corrigé, il s’agissait d’une hypovolémie efficace (et pas relative), notion présente dans la 7e ET dans la 8e édition du CUEN. (mais on joue peut-être sur les mots là… ?!)