1) Généralités 1
Déf : L’hyperhydratation intra-cellulaire (HIC) est une augmentation du volume intra-cellulaire secondaire à une hypoosmolalité plasmatique (toujours par hyponatrémie). Il est soit isolé, soit secondaire à une déshydratation extra-cellulaire ou une hyperhydratation extra-cellulaire.
Physiologie (voir physiologie normale)
Selon l’origine
– Isolé = excès d’eau sans modification du sodium, par capacité d’élimination rénale dépassé, excès d’ADH ou déficit endocrinien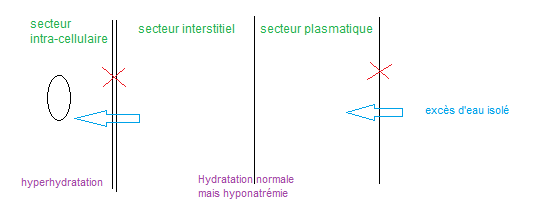
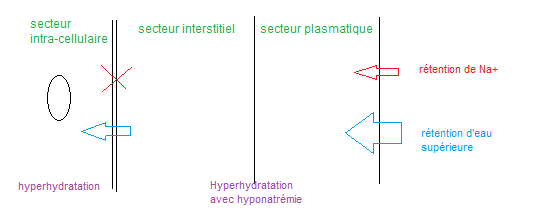
- Secondaire à une hyperhydratation extra-cellulaire = Activation des mécanismes compensateurs (soif et ADH) par l’hypovolémie relative entrainant une rétention d’eau supérieure à la rétention de sel, et donc une hypoosmolalité aboutissant à une hyperhydratation globale.
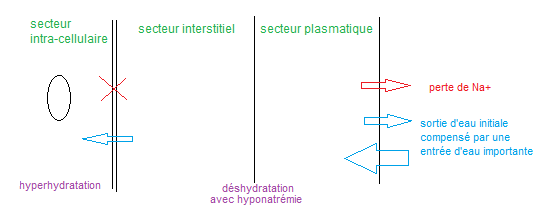
- Secondaire à une déshydratation extra-cellulaire = Activation des mécanismes compensateurs (soif et ADH) par l’hypovolémie vraie. L’entrée d’eau sans sel entraine une hypoosmolalité.
Etiologies des hyperhydratations intra-cellulaires isolées
Apport hydrique excessif : osmolalité urinaire faible
– Potomanie ou apport osmolaire très faible (syndrome « tea and toast »)
– Perfusion hypotonique excessive 0
Syndrome de sécrétion inappropriée d’ADH (SIADH) : osmolalité urinaire élevé
– Affection pulmonaire
– Atteinte neuro-hypophysaire
– Médicamenteux
– Syndrome paranéoplasique
Note : Pour les causes secondaires, cf hyperhydratation extra-cellulaire et déshydratation extra-cellulaire
2) Diagnostic 1
| Clinique | Paraclinique |
|---|---|
| Nausée-vomissement, dégout de l’eau céphalée, obnubilation |
Osmolalité plasmatique < 280 mOsm/kg hyponatrémie |
A ) Clinique
– nausée-vomissement, dégout de l’eau
– prise de poids modérée
– céphalée, obnubilation
B) Paraclinique
Signes biologiques d’hyperhydratation intracellulaire
– hypoosmolalité < 280mOsm/kg
– hyponatrémie < 135 mmol/L
3) Evolution 0
En cas d’hyperhydratation intra-cellulaire isolée, peut aller jusqu’au coma !
En cas de cause secondaire, montre déjà un degré supplémentaire de gravité !
4) PEC 1
PEC étio [Pour l’orientation diagnostique, cf fiche « hyponatrémie » ]
Traitement symptomatique : selon l’état d’hydratation extra-cellulaire !
Hydratation extra-cellulaire normale : déplétion en eau
– Restriction hydrique à 500-700cc / j
– Apports d’osmoles PO (urée et sel)
– ± Diurétique de l’anse et en cas d’échec, antagonistes du récepteur V2 de l’ADH (Tolvaptan) sur avis spécialisé
Hyperhydratation extra-cellulaire : déplétion hydrosodée importante
– Régime hyposodé
– Diurétiques de l’anse
Déshydratation extra-cellulaire : apport en eau et sodium PO ou par soluté isotonique.
Remarques
– En cas d’hyponatrémie sévère (< 120 mmol/L), perfusion de soluté hypertonique (NaCl 3%) en soins intensifs, avec comme objectifs une augmentation initiale de +5 mmol/L, puis relai par soluté isotonique sans dépasser +10 mmol/L/24h le 1er jour, et +8 mmol/L/24h le 2ème jour.
– En cas d’hyponatrémie chronique ou asymptomatique, ne pas dépasser 8 mmol/24h ! Risque de myélinolyse centro-pontine (surtout en cas de malnutrition, hypoxie ou éthylisme) !





7 réponses à “Hyperhydratation intra-cellulaire”
Bonjour
Je ne comprends pas pourquoi dans l’hyperhydratation intracellulaire isolée on a une hydratation extraC normale (car les compartiments s’équilibre donc il y a également augmentation du VEC?) et sinon avec une hydratation extraC normale pourquoi il y a hyponatrémie (alors que pas de perte de sodium) ?
Bonjour,
La remarque est très juste ! C’est compliqué la physio hydro-électrolitique. En fait, dans l’HIC isolée, tu as primairement un excès d’eau dans le système extra-cellulaire => hyponatrémie => hypoosmolalité plasmatique => HIC. L’excès d’eau en extra-cellulaire est cependant très faible, non relevant et non visible cliniquement. C’est pour cela que l’on parle d’HIC isolée (même si en réalité une mini HEC existe). Le terme d’hyperhydratation global est réservé à l’excès de Na+ associé (2e image dans la partie physio).
Le plus important pour s’y retrouver : intracellulaire = natrémie (bio) ; extracellulaire = clinique ! Voir fiche physio
Nouveautés concernant le traitement de l’hyponatrémie (CUEN, 7e édition):
1) AMM obtenue par le Tolvaptan pour les hyponatrémies de SIADH, la déméclocycline n’est plus mentionnée
2) Le rythme de correction des hyponatrémies sévères est modifié : plus d’utilisation de cristalloïdes à 10% (NaCl 3% 150mL en 20 minutes renouvelable 2 fois), et objectifs de +18 mmol/L/48h
salut , j ai pas compris est ce que l hyponatremie est la cause ou bien la consequence de l HIC?
Je dirais plutôt la conséquence. Voir aussi la fiche Hyponatrémie
Bonjour,
je ne comprends pas pourquoi on n’utilise pas un soluté hypertonique en première intention dans la correction du la DEC associée à une HIC ? Pourquoi préférer du NaCl isotonique ?
merci pour votre réponse !
Effectivement, ça paraitrait plus logique physiologiquement. Je suppose que de compenser la DEC suffit pour que le corps se rééquilibre.
Cependant, en cas d’HIC sévère (Na < 120), on utilise bien des solutions hypertoniques