Endocrinologie
Fiche réalisée selon le plan MGS
Item ECNi 240
Déf : hyperfonctionnement de la glande thyroïde (excès d’hormone thyroïdienne endogène). L’excès d’hormones thyroïdiennes dans les tissus cibles (d’origine endogène ou exogène) est appelée thyrotoxicose.
Physiopathologie 0 : On distingue 3 grands mécanismes
– sécrétion « autonome » d’hormones thyroïdiennes +++ : maladie de Basedow, nodule sécrétant
– relargage des hormones par lyse des thyréocytes, entrainant une hyperthyroidie initiale suivi d’une hypothyroidie : thyroidite auto-immune (Hashimoto, du post-partum), infectieuse (de Quervain), toxique (Interféron…)
– Sécrétion inappropriée de TSH par l’hypophyse : adénome hypophysaire, syndrome de résistance au hormones thyroïdiennes
Epidémiologie : 0.2-2% de la population, prédominance féminine ++ (7/1)
Etiologies : les 3 principales causes sont la maladie de Basedow, le goitre multinodulaire toxique et l’adénome toxique (autre : cf fiche OD)
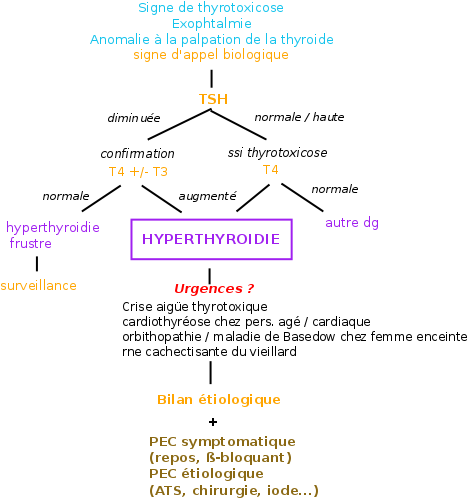
2) Diagnostic 1
| CLINIQUE | Paraclinique |
|---|---|
| Signes de thyrotoxicose | TSH effondrée |
A ) Clinique
Anamnèse : ATCD thyroïdiens, endocriniens, auto-immuns
Examen : Association de plusieurs troubles ! Par ordre de fréquence décroissant, on retrouve :
- Cardiovasculaire ++
Tachycardie régulière et sinusale, palpitations
Eréthisme et pouls trop bien perçus ± souffle systolique de débit (fonctionnel)
HTA (Tension systolique augmentée)
- Neuropsychique
Asthénie
Nervosité, labilité de l’humeur, insomnie
Tremblement fin et régulier des extrémités
- Thermophobie
Hyperhydrose, ± polydipsie
- Signes digestifs
Amaigrissement rapide malgré une polyphagie
± Diarrhée
B ) Paraclinique
Hormone thyroidienne 2
– 1ère intention = TSH. Effondrée à part de rares cas.
– En cas de TSH normal / augmenté, dosage de T4L ssi suspicion forte de thyrotoxicose malgré TSH normale ou haute (le dosage de la T3L n’est pas mentionné)
– En cas de TSH basse, confirmer le diagnostic par un dosage de T4L et si normal de T3L
Autres modifications biologiques (signes d’appel)
– Leuconeutropénie
– Elévation des enzymes hépatiques
– Diminution du cholestérol et des TG
– Hypercalcémie modérée
– Hyperglycémie
3) Evolution 1
Souvent évolution chronique (selon étio). Les complications suivantes peuvent être graves et révélatrice :
- Crise aiguë thyrotoxique (rare)
Exacerbation des symptomes classique : fièvre, déshydratation, troubles neuro, état de choc
- Cardiothyréose
Troubles du rythme (FA, flutter, tachysystolie)
Insuffisance cardiaque
Aggravation d’un angor
- Autres complications
Cachexie, amyotrophie
Ostéoporose par augmentation de l’activité ostéoclastique
Aggravation d’un diabète
Complication oculaire de la maladie de Basedow
4) PEC 1
A ) Bilan
- Bilan de gravité
! Identifier les urgences thérapeutiques !
– crise aiguë thyrotoxique
– cardiothyréose chez une personne âgée ou atteinte de maladie cardiaque
– orbitopathie maligne / maladie de Basedow évolutive chez une femme enceinte
– forme cachectisante du vieillard
On distingue l’hyperthyroidie latente et patente 2 :
| HypERthyroïdie… | Clinique | Bio |
|---|---|---|
| Latente / frustre |
pauvre | TSH diminuée, T4 et T3 normale |
| Patente | riche | TSH diminuée, T4 ou T3 élevé |
- Bilan étiologique
Cf fiche OD
B ) Traitement
Le choix du traitement est fonction du terrain et de l’étiologie.
En cas d’hyperthyroïdie fruste (diminution isolé de la TSH), une abstention thérapeutique est possible. Un suivi par dosage de la TSH ± T4-T3 doit être réalisé à 3 mois puis tous les 6 mois 2
- Traitement symptomatique non spécifique (systématique)
Repos, sédatifs, arrêt de travail
B-bloquants (privilégié le propranolol 60-160mg/j, non cardio-sélectif) : action rapide, souvent en attendant l’efficacité des ATS
Contraception chez la femme jeune
- Traitement spécifiques
Anti-thyroïdiens de Synthèse ATS : Carbimazole (NMZ), propylthiouracyle (PTU), benzylthiouracyle
Utilisation : 4-6 semaines à fortes doses (30-60mg NMZ ou 300-600mg PTU) puis doses dégressives, délai d’action de 10-15j. Souvent couplé à des hormones thyroidienne (schéma « blocage et substitution »).
Suivi de l’efficacité 2 : à 4 semaines, dosage T3 ou T4 (celle qui était augmentée) jusqu’à l’obtention d’une euthyroidie (T4 – ou T3 – normal). A la phase d’entretien, T4 (ou T3) et TSH tous les 3 mois. Après arrêt du traitement, surveillance annuel pendant 2-3 ans (si risque de récidive).
Complications : agranulocytose immunoallergique, neutropénie, hypothyroïdie fœtale
Surveillance : NFS tous les 10 jours les 2 premiers mois et si signe infectieux ou « angine » (urgence, éducation du patient indispensable)
Chirurgie : partielle ou totale selon l’étiologie
Utilisation : après obtention de l’euthyroïdie ++ (surtout dans la maladie de Basedow)
Complications : hypothyroïdie, hypoparathyroïdie, paralysie récurrentielle
Suivi de l’efficacité 2 : dosage TSH et T4 (ou T3) à 1 mois puis tous les 3 mois pendant 1 an, puis surveillance annuelle TSH
Iode131
Utilisation : CI en cas de grossesse, dosage HCG préalable. Suivi de 6 mois de contraception efficace chez la femme jeune. Délai d’action de 1-2 mois
Complications : hypothyroïdie
Suivi de l’efficacité 2 : dans les trois premier mois, dosage T4 (ou T3) toutes les 4-6 semaines puis selon clinique. Dosage TSH + T4 (ou T3) dans les 3-6 mois post-traitement, puis surveillance annuelle TSH
Indications selon les étio principales
– Maladie de Basedow : ATS pendant 1-2 ans, si échec chirurgie ou Iode
– Adénome toxique et gloitre multinodulaire : Chirurgie ou Iode
– Hyperthyroidie induite par l’iode : arrêt du produit, ± ATS ou corticoide
– Thyroidite subaigue : traitement anti-inflammatoire (pas de traitement spécifique)
- PEC des complications
> Crise aiguë thyrotoxique : hospitalisation en soins intensifs !!
ATS par sonde gastrique
Propranolol, corticoïdes IV, ± échange plasmatique
Iode131 après 24h d’ATS
> Cardiothyréose : hospitalisation pour les personnes âgées ou insuffisants cardiaques
ATS jusqu’à l’euthyroïdie, puis traitement radical (chirurgie ou Iode131)
Ttt symptomatique à adapter selon le terrain (B-bloquants chez le coronaire, + anticoagulants si TdR)





8 réponses à “Hyperthyroïdie”
L’arbre diagnostic pour la réalisation des examens complémentaires a été difficilement réalisé…
– La scinti est « l’examen central, indispensable, du diagnostic étiologique d’une hyperthyroïdie » (ref. 1bis), mais n’est pas utile dans la maladie de Basedow typique (ref. 1) et ne semble pas non plus avoir de place dans les causes centrales et en cas d’orientation dg typique…
– Le dosage des anticorps anti-TSH et l’écho semble systématique à l’exception des causes centrales et de signe typique d’une thyroidite de De Quervain ou de trouble du comportement alimentaire (thyroglobuline ++).
La scintigraphie n’est utile dans le diagnostic de Basedow que si la clinique est non conclusive. Les anti-TSH sont dosés surtout pour interet post-thérapeutique afin de prévoir une rechute.
Est ce que les 2 causes rares avec TSH élevée peuvent être appelées « causes secondaires ou centrales » (et les autres « causes primaires / primitives ») comme dans l’hypothyroidie ? Cela n’apparait pas dans le ref. des enseignants…
Pour la thyroidite de De Quervain, les examens « VS, CRP » sont mentionnés dans le collège des enseignants. La VS est-elle utilisée ici comme un simple marqueur de l’inflammation (qui n’est plus utilisé…) ou garde-t-elle une spécificité particulière ?
Selon nos professeurs, c’est toujours un marqueur d’inflammation non spécifique dans le cadre de la thyroidite mais ça peut nous orienter plus vers une thyroidite subaigue de Quervain que la subaigue lymphocytaire ou de Hashimoto.
Une diminution de la TSH pendant le premier trimestre de grossesse est physiologique (source : une endocrinologue).
Attention à ne pas porter le dg de thyrotoxicose gestationnelle transitoire trop vite !
Concernant la fiche MGS :
– Les ATS ont-ils un intérêt dans les thyroidites, où l’hyperthyroidie est due à un relargage massive des hormones “pré-fabriquées” dans les thyréocytes ?!
– La notion d’hyperthyroidie fruste n’est pas reprise dans le collège des enseignants (alors que c’est le cas pour l’hypothyroidie) ! Est-ce toujours d’actualité ?
– La RCP de l’ANAES date de 2000 mais semble encore servir de référence pour le ref. des enseignants (en 2017). A noter que les recommandations sont basés sur des avis d’experts comme souligné dans la RPC :
“La littérature concernant ce thème est souvent faite d’éditoriaux, de séries personnelles, de recommandations fondées sur les avis d’experts ou d’études réalisées avec une méthodologie très critiquable.
De ce fait, les recommandations proposées ci-dessous sont essentiellement fondées sur des avis d’experts. […] Aucune étude n’a été faite à ce jour, évaluant différentes stratégies de surveillance à court, moyen ou long terme.”
Depuis 2000, toujours pas d’études sérieuses sur le sujet ?
Aucune mention à propos de la prescription des ATS dans les thyroidites sauf en traitement d’attaque en cas de crise thyreotoxique ou de cardiothyréose, et les hyperthyroidies par surcharge iodée type 1 (fonctionnelle), en particulier les dérivés du Thiouracile (sfendocrino.org)
le terme « frustre » est devenu « infra-clinique ». (selon sfe)