1) Généralité 1A
Déf : L’autisme ou trouble du spectre de l’autistime (TSA) est défini par la présence d’un déficit persistant dans 2 domaines :
– anomalie de la communication et des interactions sociales
– caractère restreint et répétitif des comportements, activités et intérêts
Il s’agit d’un trouble du neurodéveloppement.
Remarques terminologiques :
– aussi appelés troubles envahissants du développement (CIM-10)
– les patients présentant un TSA et un niveau intellectuel normal (QI > 70) étaient nommés dans les anciennes classifications syndromes d’Asperger ou autisme de haut niveau.
Epidémiologie
– Prévalence de 1 % en population générale
– Sex-ratio masculin (4:1)
Etiologies / FdR
La stagnation ou régression du développement socio-communicatif entre 12 et 24 mois, en particulier dans le langage oral ou les interactions sociales, est considéré comme un signe d’appel pour un risque d’autisme (observé chez 1/3 des enfants)
Il existe des formes syndromiques où une étiologie est identifiable
– Génétique : syndrome de Rett 1A, syndrome de l’X fragile, délétion 22q13 / SHANK3, sclérose tubéreuse de Bourneville 2…
– Métabolique : phénylcétonurie, métabolisme de la créatinine, métabolisme purine / pyrimidine
D’autres FdR sont fréquents (communs aux troubles neuro-développementaux) 2 :
– Prématurité
– Exposition foetale à des toxiques (psychotropes notamment valproate, alcool…)
– Fratries d’enfants avec TSA, dès la fin de la 1ère année (nombreux gènes de susceptibilité)
2) Diagnostic 1A
| Clinique | Paraclinique |
|---|---|
| Déficit d’importance variable dans 2 domaines : 1) Anomalies de la communication et des interactions sociales 2) Caractère restreint et répétitif des comportements, des intérêts et des activités |
aucun |
A ) Clinique
Association hétérogène des 2 domaines de déficit. Débute souvent dès l’enfance (<36mois) et apparaissent progressivement. Certains signes comme les stéréotypies peuvent être transitoires (importance de l’anamnèse). L’évaluation se fait à l’aide de questionnaires standardisés :
– ADI-R : entretien semi-structuré avec les parents
– ADOS : entretien semi-structuré de la symptomatologie de l’enfant
-
Anomalies de la communication et des interactions sociales
Réciprocité sociale ou émotionnelle : les sourires réponse, l’attention conjointe, les échanges réciproques et le langage pragmatique sont difficiles, rares ou absents
Communication non-verbale au cours des interactions sociales : les gestes instrumentaux à valeur sociale, l’utilisation du pointage, le contact oculaire, les expressions faciales et gestuelles sont difficiles, rares ou absents
Interactions sociales
– Absence ou anomalie du jeu
– Difficulté de compréhension des conventions sociales, aboutissant à une maladresse sociale, un isolement relationnel
– Déficit de motivation sociale
-
Caractère restreint et répétitif des comportements, intérêts et activités
Comportements répétitifs et stéréotypés : stéréotypies motrices ou verbales, utilisation répétitive des objets, écholalies immédiates ou différées, langage idiosyncratique
Adhésion inflexible à des routines, intolérance au changement : comportements ritualisés avec besoin d’immuabilité
Intérêts restreints et fixes : attachement idiosyncratique à des objets insolites, peurs inhabituelles au regard de l’âge, intérêts excessivement circonscrits et persévérants
Particularités sensorielles : hypo- ou hyperréactivité à certaines stimulations sensorielles, ou intérêt inhabituel pour des aspects sensoriels de l’environnement
-
Troubles associés
Ils sont fréquent et participent à l’hétérogénéité du tableau clinique
– Autres troubles neurodéveloppementaux : handicap intellectuel (40%), TDAH (30%), trouble d’acquisition du langage oral (20%), des coordinations motrices, des apprentissages
– Comportements auto- ou hétéo-agressifs
– Epilepsie (20%)
– Troubles du sommeil
– Troubles anxieux (phobies spécifiques, anxiété sociale, TAG)
– Symptômes obsessionnels-compulsifs, tics chroniques
– Episodes dépressifs caractérisés
– Syndromes catatoniques
B ) Paraclinique
Le diagnostic de TSA est clinique. Les examens complémentaires permettent de caractériser le profil clinique (signes associés et comorbidités, formes syndromiques) et d’éliminer les diagnostics différentiels (voir bilan ci-dessous).
C ) Diagnostic différentiel
Stagnation / régression du développement socio-communicatif (langage oral + interactions sociales) entre 12 et 24 mois. Touche 1/3 des enfants. Risque d’évolution en TSA.
Hypoacousie et surdité
Autres troubles neurodéveloppementaux
– Handicap intellectuel
– Troubles de l’acquisition du langage
– Troubles du comportement (TDAH ++)
Autres troubles des interactions sociales et de la communication 2 : phobie sociale, certaines formes d’épilepsie (Laudau-Kleffner), mutisme sélectif, syndrome de Rett, TOC, schizophrénie à début précoce…
=> Examen complémentaires nécessaires :
– Audiogramme, PEA (déficit de la fonction auditive)
– Bilans psychologique, orthophonique, psychomoteur
3) Evolution 1A
Les symptômes débutent pendant l’enfance (généralement avant 36 mois). Certains sont très précoces (absence de sourire réponse), d’autres plus tardifs (conversations réciproques pauvres) ou transitoires (stéréotypies vocales ou motrices) 1A. Aucun signe n’est pathognomonique avant l’âge de 18 mois, les signes d’alerte deviennent plus facilement décelables à partir de cet âge 2.
Les sujets pris en charge précocement (avant 3 ans) ont une meilleure évolution clinique.
4) PEC 1A
A ) Bilan
| Bilan devant une suspicion de TSA |
|---|
| Diagnostic positif et caractérisation (profil clinique) pour les professionnels de 1ère ligne 2 – Outils de suivi du développement de l’enfant : BL-R, DDST, test simplifié de Gesell, IFDC – Repérage d’un risque de TSA : M-CHAT, Q-CHAT, SCQ chez le jeune enfant / ASSQ, AQ, SRS-2 chez l’adolescent sans trouble du dvp intellectuel |
| Diagnostic positif et caractérisation (profil clinique) pour les professionnels de 2e et 3e ligne 2 – Diagnostic positif : DSM-5 ++ (en attendant la CIM-11), entretiens ADIR et ADOS-2 – Evaluation de la sévérité (échelles CARS-2, ECA-R et ECA-N) |
| Recherche d’une comorbidité ou d’une cause syndromique – Bilan psychologique : évaluation du QI et du comportement adaptatif, capacités attentionnelles – Bilan orthophonique : communication verbale et non-verbale, pragmatique du langage – EEG de veille et de sommeil (épilepsie) – Bilans neurologique avec IRM cérébrale, génétique, métabolique (formes syndromiques) |
| Eliminer les diagnostics différentiels – Audiogramme, PEA (déficit de la fonction auditive) – Bilans psychologique, orthophonique, psychomoteur |
Note 2 : les outils et questionnaires évoqués ici sont présentés en annexe de la RBP HAS, ainsi que de nombreux autres outils concernant le développement de l’enfant.
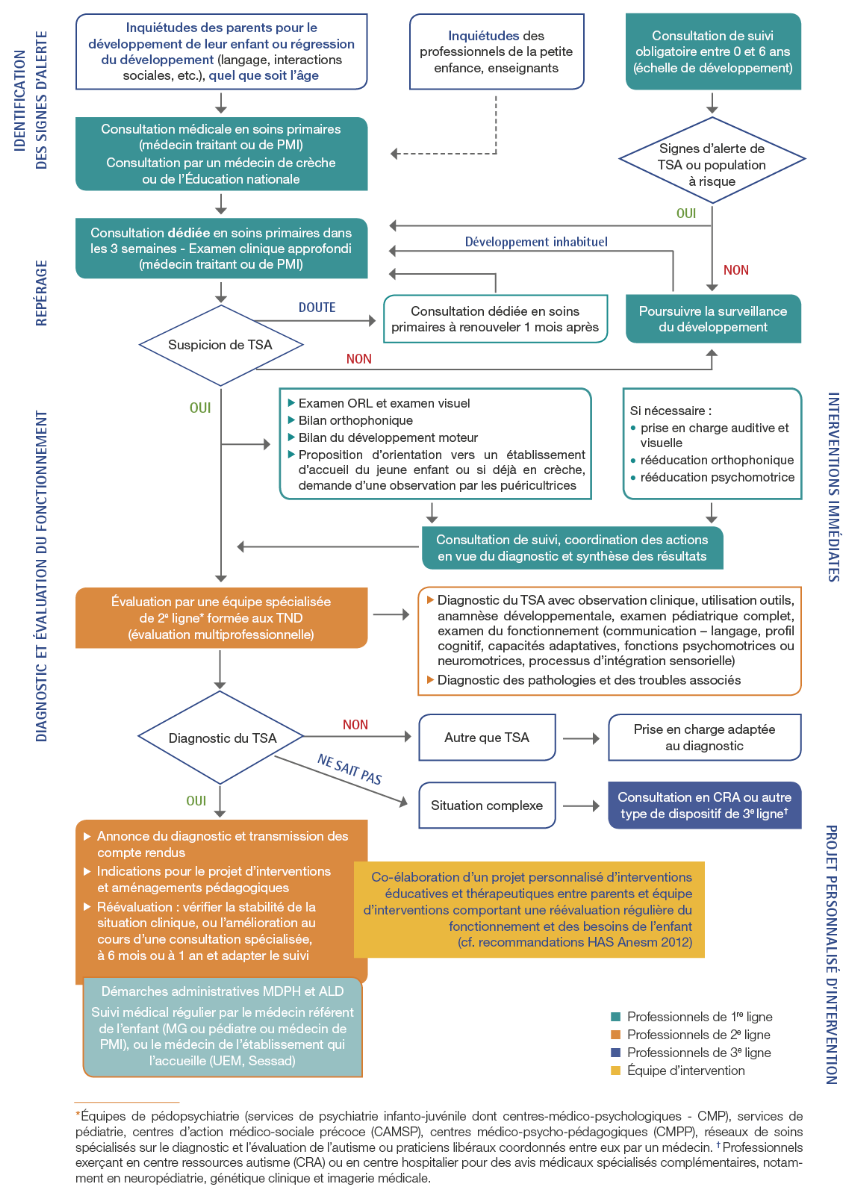
Parcours diagnostique 2 : la confirmation du diagnostic de TSA nécessite une consultation spécialisée auprès des professionnels de 2e ligne. Il est recommandé de prescrire les premiers bilans et de mettre en place les interventions de proximité dans un délai < 3 mois, du fait de l’urgence développementale chez le jeune enfant.
La HAS résume le parcours diagnostique dans le schéma ci-dessous :
Note 2 : les professionnels de 3e ligne (services hospitaliers dédiés au TSA) sont sollicités dans les situations complexes (diagnostic différentiel difficile à établir, troubles associés multiples, développementaux, somatiques, sensoriels, comportementaux, psychiatriques, désaccord sur le plan diagnostique…)
B ) Traitement
PEC la plus précoce possible !
-
PEC non-pharmacologique
> Accompagnement 2 : démarches MDPH, ALD 100%
> Structures dédiées et parcours scolaire : cf. troubles neurodéveloppementaux. Certaines structures sont spécialisées dans la PEC des patients autistes, comme les centres ressources autistiques.
> PEC multidisciplinaire
– Développementale (interactions, synchronisation socio-émotionnelle…)
– Comportementales (renforcement positif…)
– Orthophonie (communication augmentée à l’aide de pictogrammes et de la famille)
– Rééducations des habiletés sociales (TCC, thérapies de groupe)
-
PEC pharmacologique
Aucun traitement curatif. PEC symptomatique selon symptomes et comorbidités
Hétéro- ou auto-agressivité : antipsychotiques de 2e génération
Symptômes obsessionnels et compulsifs sévères ou épisode dépressif caractérisé : antidépresseurs (IRS)
Troubles du sommeil : mélatonine
TDAH : méthylphénidate





5 réponses à “Troubles du spectre de l’autisme”
Pour les signes cliniques, chaque terme est accompagné d’un exemple dans le ref. de psychiatrie
Voir le dossier de l’HAS : https://webzine.has-sante.fr/portail/jcms/c_2829216/fr/autisme-travaux-de-la-has
Le syndrome de Rett est-il une cause ou un DD ?!
un diagnostic différentiel
cordialement
T Lambert
MaJ à faire : revoir le bilan pour mettre le dg + dans la partie correspondante. Bien séparer 1ere et 2e ligne